Die Netzhautablösung:
Auf dieser Seite: Was ist eine Netzhautablösung, wie kommt es dazu, was sind die Folgen, wie merke ich es selbst, wie diagnostiziert es der Augenarzt und was kann man tun.
Wo sitzt die Netzhaut ?
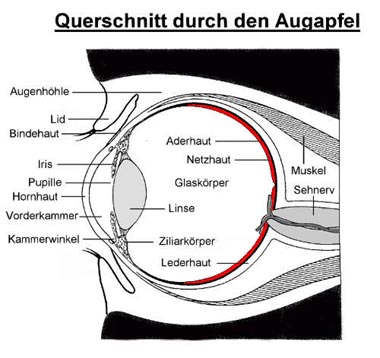
Die Netzhaut kleidet das Auge wie eine Tapete von innen aus (siehe Schema oben mit der rot angefärbten Netzhaut von der Seite Aufbau des Auges) betrachtet. Sie entspricht in ihrer Funktion dem Film bzw. heute dem Sensor in einer Photokamera. Das Licht fällt gebündelt durch die Hornhaut und die Augenlinse auf die Netzhaut und hier sitzen die lichtempfindlichen Zellen, die das Licht wahrnehmen, mittels einer chemischen Reaktion in elektrische Impulse umwandeln und als Information über den Sehnerv an das Sehzentrum weiterleiten (siehe Sehvorgang).
Ihre Ablösung führt ohne rechtzeitige Wiederanlage zu ihrer Zerstörung und gefährdet so das Sehvermögen bis zur Erblindung.
Wie häufig ist eine Netzhautablösung ?
Die Ablösung der Netzhaut (Fachausdruck: Ablatio retinae bzw. Amotio retinae) ist für den Betroffenen ein dramatisches Ereignis und ihre richtige Therapie von entscheidender Bedeutung für das weitere Sehvermögen des Auges. Die Wahrscheinlichkeit ihres Auftretens beträgt 0,01%. Das bedeutet, daß eine Netzhautablösung im Mittel bei einem von 10.000 Menschen auftritt. Beim Vorliegen von Risikofaktoren natürlich eher. Zum Beispiel beträgt die Wahrscheinlichkeit nach durchbohrenden Verletzungen des Auges 40%. Meist liegt ein Alter zwischen 55 und 70 vor, bei Kurzsichtigen eher früher. Das Risiko, daß auch das zweite Auge betroffen ist, beträgt innerhalb von 4 Jahren 10 Prozent. Der Begriff Netzhaut wird übrigens vom Laien gerne mit der Hornhaut verwechselt ("Herr Doktor, ich hatte eine Hornhautablösung"), die ja ganz woanders sitzt (s. Bestandteile des Auges).
Wodurch kann sich die Netzhaut ablösen ?
Durch angeborene Schwachpunkte des Gewebes (Frühgeborene haben ein 4-9-fach erhöhtes Risiko je nach Schwangerschaftswoche) und Alterserscheinungen im äußeren Bereich der Netzhaut (periphere Netzhautdegenerationen), durch Veränderungen im Rahmen höherer Kurzsichtigkeit, Veränderungen des Glaskörpers nach Blutungen und Entzündungen im Auge, sowie nach Augenverletzungen und -operationen, können Risse und Löcher in der Netzhaut entstehen. Augenflüssigkeit kann durch diese hinter die Netzhaut laufen und sie dadurch von der Wand abheben (siehe Schema unten und Ultraschallbild abgelöste Netzhaut weiter unten). Man spricht von einer riß- bzw. lochbedingten oder auch rhegmatogenen Netzhautablösung oder kurz von einem Netzhautloch. Dies ist die häufigste Form der Netzhautablösung. Sie tritt in der Regel im Randbereich der Netzhaut auf, vor allem weil hier die Netzhaut besonders dünn ist.
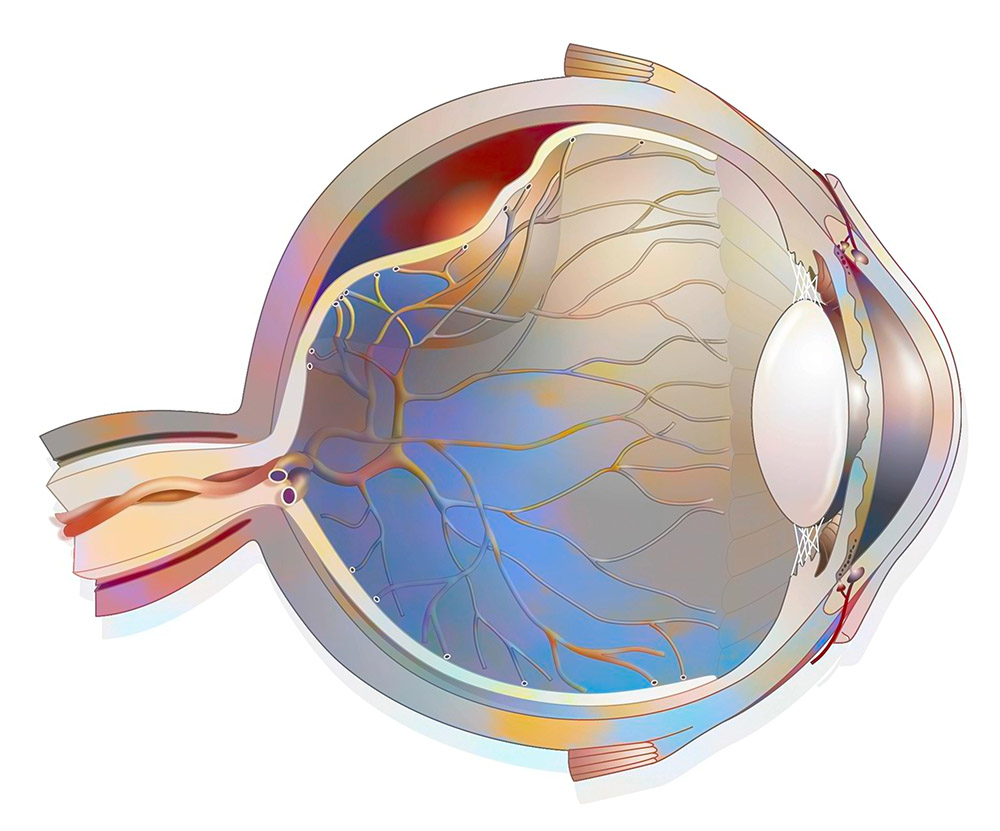
Schema Netzhautablösung. Oben im Querschnitt des Auges sieht man die durchhängende Netzhaut mit Flüssigkeit dahinter depositphotos.com
Die zweite, deutlich seltenere, Gruppe der Netzhautablösungen entsteht durch Zug von narbigen Membranen, in dem "Gelee", der das Auge ausfüllt, dem Glaskörper, an der Netzhaut. Die sogenannten traktiven Netzhautablösungen (Traktionsablatio). Solche Narben entstehen meist im Rahmen von fortgeschrittenen Veränderungen durch die Zuckerkrankheit (diabetische Vitreoretinopathie) oder nach schweren Entzündungen im Auge bzw. nach durchbohrenden Verletzungen.
Die dritte - sehr seltene - Gruppe sind die Flüssigkeitseinlagerungen unter der Netzhaut bei Entzündungen (z.B. Chorioiditis), Tumoren (Melanom, Karzinommetastasen etc.), Netzhautgefäßerkrankungen (Venenverschlüsse, RCS, Morbus Coats, diabetische Retinopathie z.B.), der feuchten Makulopathie oder bei Allgemeinerkrankungen (z.B. Nierenversagen) die die Netzhaut auch ohne Loch abheben können. Man spricht von einer flüssigkeitsbedingten sogenannten exsudativen Netzhautablösung.
Eine neue Studie findet sogar ein weitverbreitetes Antibiotikum (Fluocinolon, z.B.Ciprofloxacin), das im Auge anscheinend Bindegewebe zerstört, als Ursache für ein 4,5-fach erhöhtes Risiko.
Bei der sogenannten Netzhautspaltung (Retinoschisis), hat sich nur eine Schicht der Netzhaut abgelöst und der Rest liegt noch an. Dies muß meist nur beobachtet werden und führt nur selten zur kompletten Ablösung.
Warum ist das gefährlich ?
Beginnt sie sich abzulösen, muß sie schnellstmöglich (innerhalb von wenigen Tagen) mit dem Laser oder durch eine Operation befestigt werden. Der Grund ist, daß die Ernährung der lichtempfindlichen Rezeptoren der Netzhaut ausschließlich von der dahinter gelegenen Schicht der Augenhinterwand (Pigmentepithel und Aderhaut) aus erfolgt. Je länger die Netzhaut daher von ihrer “Unterlage” abgelöst bleibt, desto größer sind die Schäden und um so weniger ist sie in der Lage ihre alte Leistungsfähigkeit wieder zu erreichen. Wird sie nicht wieder befestigt, sterben die abgelösten Areale ab und teilweise (Gesichtsfeldausfälle) oder komplette Erblindung auf dem betroffenen Auge kann die Folge sein.
Wie merke ich eine Netzhautablösung selbst ?
Erste Hinweise können das Wahrnehmen von plötzlichen (Sekunden dauernden) Blitzen und Funken bzw. Sternchen - vor allem bei Kopfbewegungen - sein. Dies ist zwar in der Regel noch keine Ablösung, sondern nur ein Zeichen für mechanische Belastung der Netzhaut, sollte aber vom Augenarzt kontrolliert werden.
Ein weiterer Hinweis kann das plötzlich Neuauftreten von vielen beweglichen Punkten und das Wahrnehmen von dicken, beweglichen meist sichelförmigen dunklen Flecken (“Floater”) sein. Siehe auf dem Bild unten neben dem Pfeil der unscharfe Bereich bei der Netzhautuntersuchung. Leider nicht sehr gut zu erkennen. Bei der Untersuchung mit der Lupe ist er besser zu erkennen, da er dann räumlich ist. Im Gegensatz zu den beweglichen Punkten ist dies meist nur einer oder manchmal zwei. Sie sind deutlich kräftiger als die bekannten Fusel, die man als “fliegende Mücken” bezeichnet. Letztere hat man mit zunehmendem Alter immer und sie sind harmlos. Nur wenn es plötzlich mehr werden, ist dies kontrollbedürftig.
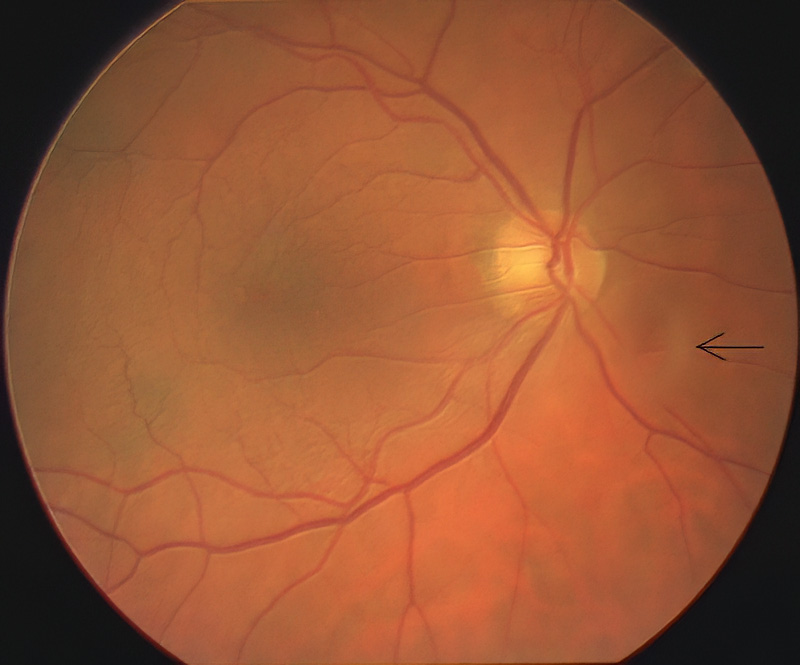
Diese beiden gerade beschriebenen Symptome, müssen keine Netzhautablösung bedeuten !! Hier besteht nur ein erhöhtes Risiko. Siehe auch unter symptomatische Glaskörperabhebung auf der Seite Lichtblitze. Treten sie nicht auf, ist dies aber leider auch kein Beweis, daß eine Netzhautablösung nicht sein kann, da Netzhautablösungen gar nicht selten ohne Vorwarnsymptome beginnen.
Bedenklicher ist das Wahrnehmen von zahlreichen dicken “Tropfen” (auch “Rußregen” genannt) vor den Augen. Hier liegt zusätzlich eine Blutung aus dem beschädigten Bereich der Netzhaut vor. Das Risko für eine Netzhautablösung steigt auf 70%.
Fällt gar ein ganzer Bereich des Gesichtsfeldes aus, als wenn ein dunkler grauer Vorhang sich davor schieben würde, besteht der dringende Verdacht, daß die Netzhaut sich dort bereits abgelöst hat und muß umgehend (spätestens nächster Tag) ein Augenarzt aufgesucht werden. Siehe auch die Bilder einer Netzhautablösung unten. Im Gegensatz zu den beweglichen Flecken, ist dieser Schatten übrigens unbeweglich, wird aber langsam größer.
Leider sind vielen Betroffenen diese typischen Anfangssymptome nicht bekannt und stellen sich 50-70% - obwohl sie die Sehstörungen gemerkt haben - erst vor, wenn schon die Mitte der Netzhaut abgelöst ist und dadurch die Prognose, für eine Wiederherstellung eines Sehvermögens wie vor der Ablösung, schlecht ist. Der Grund ist, daß man bis die Mitte betroffen ist ja noch gut Lesen und in die Ferne schauen kann und viele das nicht für voll nehmen.
Wie kann ich vorbeugen ?
Vorbeugend sollten alle Kurzsichtigen über 2 Dioptrien Gläserstärke (Optiker oder Augenarzt fragen) alle zwei Jahre untersucht werden, sowie alle die Netzhautablösungen in der Familie haben bzw. die obigen Warnzeichen wahrnehmen. Nach Verletzungen der Augen und bei Erkrankungen mit Blutungen und Ausbildung von Bindegewebssträngen in den Augen (z.B. Diabetes) muß sowieso regelmäßig die Netzhautuntersuchung durchgeführt werden und ggf. Veränderungen behandelt werden bevor die Netzhaut sich ablöst.
Schwangerschaft und vor allem die natürliche Geburt stellen übrigens keinen Risikofaktor dar.
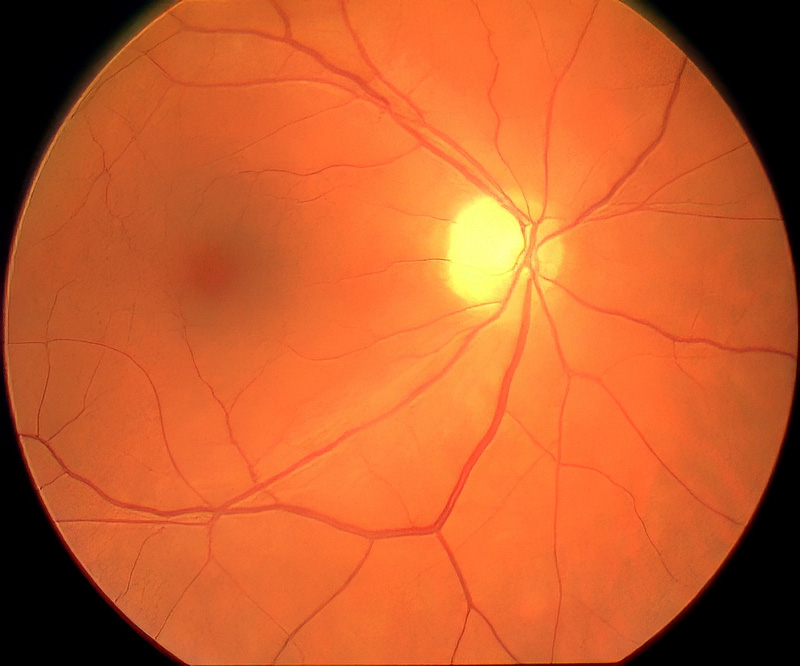
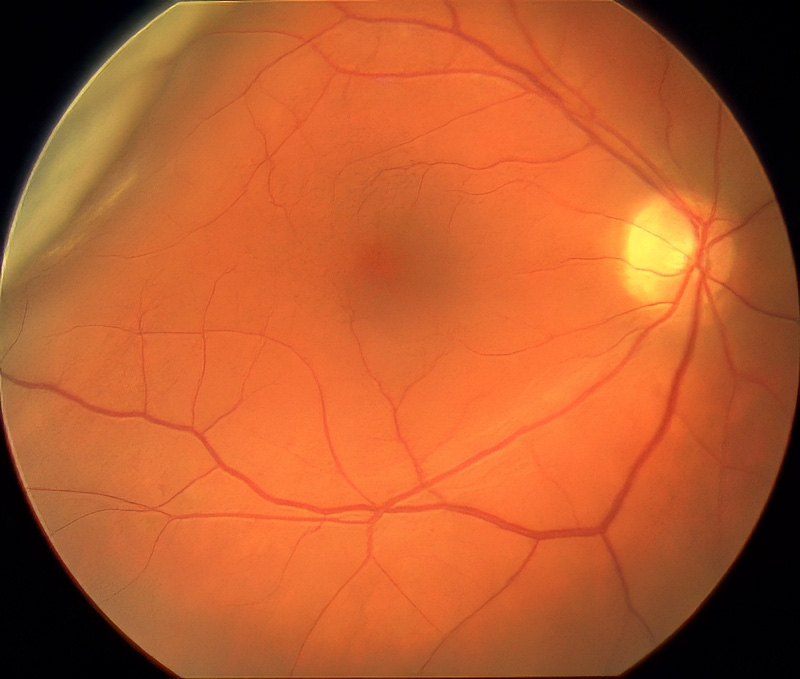
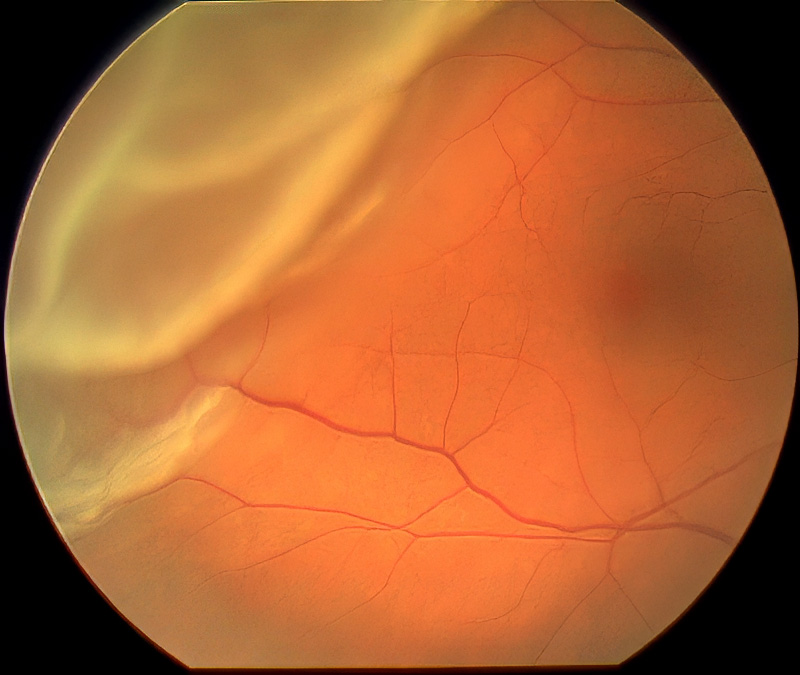
Das oberste der 3 Bilder zeigt eine scheinbar normale Netzhaut bei der Netzhautspiegelung. Der Patient sieht beim Geradeausblick noch alles in voller Schärfe, da die Netzhaut zentral anliegt und gesund ist. An der Seite nimmt er jedoch einen Schatten wie einen Vorhang wahr (vergleiche Photo unter Gesichtsfelduntersuchung). Das mittlere Bild und das untere, zeigt beim mehr seitlichen Einblick in das gleiche Auge, eine wolkige weißliche Struktur. Dies ist die abgelöste bereits geschwollen Netzhaut. Sollte sie sich bis zur Mitte (Makula = der dunkle Fleck in der Mitte) ablösen, würde das Sehen nie mehr so werden wie es war. Die Netzhaut muß daher schnellstens durch eine Netzhautablösungsoperation wieder angelegt werden und kann dann wieder volle Sehschärfe erreichen.
Wie wird die Netzhaut untersucht ?
Die Pupille wird weit getropft und in das Auge geleuchtet (s. Netzhautuntersuchung und Bilder oben). Falls der optische Einblick eingeschränkt ist, wird mittels Ultraschall (Bild s. unten) das Auge dargestellt.
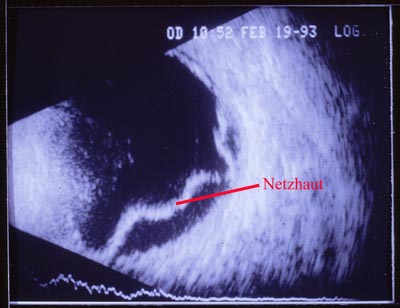
Ultraschalluntersuchung eines Auges mit Netzhautablösung (Schnitt von vorne nach hinten): Der dunkle Bereich ist der Hohlraum des Auges (der Glaskörperraum). Hinten ist die Wand in weiß und das dahinter gelegene Fettgewebe in weiß zu sehen. Die geschwungene weiße Membran unten ist die abgelöste Netzhaut. Oben liegt sie noch an.
Wie wird sie wieder befestigt ?
Bei den flüssigkeitsbedingten Ablösungen wird entweder die Grunderkrankung behandelt oder der Bereich des Flüssigkeitsaustritts “ mit Laser oder Kälte “verschweißt”.
Bei den zugbedingten Ablösungen wird meist mittels Glaskörperchirurgie die ziehende Membran beseitigt.
Bei den Netzhautlöchern gibt es ein ganzes Spektrum an Möglichkeiten. Handelt es sich nur um kleine Löcher und allenfalls eine ganze geringe Ablösung um das Loch herum, reicht ein Laser. Es werden ambulant kleine “Schweißherde” um die Löcher gesetzt und in der Regel ist dann der Bereich abgesichert. Diese Behandlung merkt man kaum und Betäubungen oder Narkosen sind nicht notwendig.
Reicht der Laser nicht, muß evt. das Areal mit Kälte vernarbt werden (Kryokoagulation). Dabei wird aussen im Bereich des Netzhautloches eine Kältesonde aufgesetzt und durch starke Abkühlung eine Narbenentwicklung mittels Erfrierung in Gang gesetzt. Dies ist großflächiger und stabiler als der Laser, geht aber nur mit örtlicher Betäubung, da es sonst zu schmerzhaft ist.
Ist die Netzhaut bereits abgelöst, ist eine große Operation in Narkose notwendig. Weitere Details und Schemazeichnungen zu diesen Operationen siehe auch unter Netzhaut- und Glaskörperchirurgie.
Wie sind die Aussichten nach der Operation ?
Insgesamt muß man sagen, daß die Netzhautablösungschirurgie eine “Wissenschaft für sich” ist. Egal welche Operation durchgeführt wird, es bleibt ein Risiko der erneuten Ablösung. Reoperationen kommen leider häufiger vor als allen Beteiligten lieb ist und in manchen (glücklicherweise seltenen) Fällen ist es “zum Verzweifeln”. Daher werden die größeren Operationen auch nur von spezialisierten Augenoperateuren - die in der Regel an größeren Kliniken “beheimatet” sind - durchgeführt. Ihr behandelnder Augenarzt wird Sie im entsprechenden Fall weiterempfehlen.
Aufgrund dieser Risiken muß das Auge im Anschluß an eine solche Operation regelmäßig vom Augenarzt kontrolliert werden (Netzhautuntersuchung). In Abhängigkeit von der Dauer der Ablösung und der Schädigung der Lichtrezeptoren bleibt eventuell eine Seheinschränkung. Entweder sind dies bei Ablösungen im äußeren Bereich der Netzhaut Gesichtsfeldausfälle/-schwächen oder bei Ablösung im Zentrum der Netzhaut, der sogenannten Makula, verbleibt eine dauerhafte Minderung der Sehschärfe. Daher ist es so wichtig, die Ablösung in einem Stadium zu behandeln, in dem noch nicht die Mitte der Netzhaut abgelöst ist. Wenn bei der Erstuntersuchung die Mitte (Makula) bereits ab ist, muß notfallmäßig am gleichen Tag operiert werden. Ist die Mitte noch dran, kann auch mal bis zum übernächsten Werktag mit der Operation gewartet werden und diese im Rahmen des operativen Routinebetriebs operiert werden. Zunächst muß man nach der Operation aber erst mal abwarten. Die mögliche Erholung der Netzhautfunktion dauert Monate. Erfolgte die Wiederanlegung zu spät (mehrere Wochen nach Ablösung), erholt sich die Netzhaut nicht mehr. Jede Stunde und jeder Tag sind entscheident. Sinn kann die Operation zu einem späteren Zeitpunkt aber dennoch noch machen, um eine völlige Erblindung oder die Entstehung eines schmerzhaften schrumpfenden Auges (Phtisis) zu verhindern.
Information im Internet:
www.operation.de/abloesung-der-netzhaut-des-auges
(Stand 28.10.2025)
