Die Intravitreale Injektion:
Was ist eine intravitreale Injektion ?
Man spricht von Intravitrealer (d.h. “in den Glaskörper”) Operativer Medikamenteneingabe, kurz IVOM wenn man etwas “mitten in das Auge” d.h. in den dort befindlichen Glaskörper spritzt (s. Schema unten).
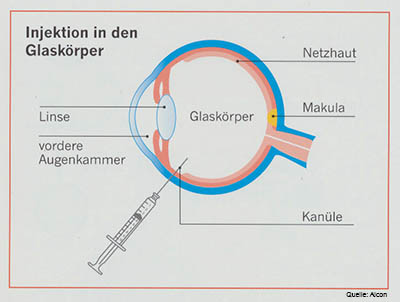
Wozu ist das notwendig ?
Bei vielen Erkrankungen im hinteren Teil des Auges (z.B. der Netzhaut) hat man das Problem, daß die Inhaltsstoffe von Tabletten, Infusionen oder Augentropfen nicht in ausreichender Konzentration dort hingelangen. Man muß also die Stoffe direkt in das Auge bringen. Seit einigen Jahren gibt es Medikamente in flüssiger Form oder in kleinen Depotimplantaten (einpflanzbare feste Stoffe, die Medikamente langsam abgeben), die hier zu vorher nicht gekannten Erfolgen führen.
Ist das nicht gefährlich ?
Die größte Gefahr ist eine bakterienbedingte Infektion des gesamten Augeninneren (Endophthalmitis) durch die Spritze. Dies passiert nur in 0,017% (17 von 100.000) der Fälle, also sehr selten. Kaum bisher berichtet aber denkbar wäre auch eine Verletzung der Augenlinse, die Bildung von Netzhautlöchern, Netzhautablösungen oder Glaskörperblutungen. Deswegen sollte dieser Eingriff nur in einem sterilen Operationssaal von einem erfahrenen Augenchirurgen vorgenommen werden. Häufigere Nebenwirkungen sind z.B. bei den Cortison enthaltenden Medikamenten die Entwicklung einer Linsentrübung (Grauen Stars) oder eines erhöhten Augeninnendrucks (Grünen Stars). Insgesamt kann man aber sagen, daß bei technisch einwandfreier Durchführung in den Händen des Erfahrenen und bei sinnvoller Anwendung (entsprechender Indikation) dies keine gefährlichen Eingriffe sind. Inzwischen ist die intravitreale Injektion der häufigste operative Eingriff am Auge, noch vor der Operation des Grauen Stars.
Tut das denn nicht furchtbar weh ?
Nein, erstaunlicherweise nicht. Man braucht noch nicht mal eine Narkose. Es werden Tropfen und ggf eine kleine Spritze zur örtlichen Betäubung gegeben und dann spürt man nur einen leichten Druck. Der Eingriff wird deswegen auch üblicherweise ambulant durchgeführt. Anschließend kann man mit einem Verband auf dem Auge nach Hause gehen.
Bei welchen Erkrankungen wird diese Therapie angewandt ?
Eine offizielle Zulassung besteht je nach Medikament für die feuchte Makulopathie (altersbedingt oderaufgrund starker Kurzsichtigkeit) und bestimmte Schwellungszustände im Zentrum der Netzhaut, nämlich das diabetische Makulaödem und Makulaödeme nach Thrombosen im Auge, sowie im hinteren Teil des Auges stattfindende Aderhautentzündungen, die sogenannte nichtinfektiöse posteriore Uveitis und als neuestes Medikament noch eines gegen die vitreomakuläre Traktion. Die Frühgeborenenretinopathie ist jetzt noch hinzugekommen. Seit ca. 15 Jahren wird die IVOM weltweit in größerem Maße angewendet. Die Kostenübernahme war lange Zeit nicht bei all diesen Erkrankungen bei allen Kassen üblich. Hier bestand und besteht eine verwirrende Vertragsvielfalt. Nur bestimmte Ärzte, die in der Regel gewisse Qualitätskriterien erfüllen müssen, erhalten Verträge mit den Krankenkassen, die in der Regel dann dem Patienten ersparen zuzahlen oder gar komplett selbst zahlen zu müssen. Seit 1.10.2014 gibt es endlich eine Gebührenordnungsziffer für die Behandlung und die intravitreale Injektion wurde Bestandteil des Leistungskataloges der gesetzlichen Krankkenkassen. Dadurch wurde es etwas einfacher aber auch hier ist nicht jeder Operateur zugelassen, für bestimmte Erkrankungen gilt es nicht und notwendige Begleituntersuchungen (z.B. OCT) sind nicht immer eingeschlossen. Im Jahr 2020 wurden in Deutschland 547.315 intravitreale Injektionen verabreicht. Danach beträgt ihr Anteil an allen Operationen im Auge 59%.
Wie läuft diese Therapie am Beispiel der feuchten Makulopathie ab ?
Die häufigste Anwendung für diese Medikamente ist die feuchte Makulopathie. Durch die Wirkung der hier verwendeten Stoffe (VEGF-Hemmer) werden die Blutgefäßwucherungen gestoppt, und zusätzlich entwickeln sich die Schwellungszustände und Blutungen mangels Nachschub aus den Wucherungen zurück. Lucentis® war das erste wirksame und erhältliche zugelassene Medikament. Es folgte Eylea® mit ähnlichem Wirkmechanismus.. Avastin® (eigentlich ein Medikament für Darmkrebs) wird an Kliniken und im Rahmen von Sondervereinbarungen von niedergelassenen Operateuren seit Jahren - und schon lange vor Lucentis® - erfolgreich am Auge angewendet, ist deutlich preiswerter aber eigentlich nicht offiziell dafür zugelassen. Der Preisunterschied bei diesen Medikamenten ist extrem. Wie Studien zeigen (Catt-Studie vom 6.5.2012 z.B.) besteht jedoch kein bedeutsamer Wirkungsunterschied, so daß zunehmend das preiswertere Medikament verwendet wird, um die angespannte Finanzierungssituation des Gesundheitswesens nicht unnötig zu belasten. Seit 2021 ist noch ein weiteres Präparat hinzugekommen Beovu®. Von ihm erhoffte man sich eine seltener notwendige Gabe bei gleicher Wirksamkeit. Teilweise wird über erstaunliche Sehsteigerungen bei diesen Medikamenten berichtet, dies ist aber nur bei sehr früher Gabe direkt nach Beginn der Veränderungen möglich. Insofern ist dies das erste Therapieverfahren bei der feuchten Makulopathie, bei dem Sehsteigerungen erreicht werden können. Problem ist, daß die Wirkung je nach Präparat nach 4 bzw. 6 Wochen nachlässt und daher häufig wiederholt werden muß. Dies kann monatlich notwendig sein. Wie lange zeigt sich im Einzelfall. Letztendlich ist es eine chronische Erkrankung, die nicht komplett heilbar ist. Es können daher Therapiedauern von 2 und mehr Jahren erreicht werden. Letztendlich wird so lange, ggf. auch mit längeren Abständen, behandelt, bis ein stabiler nicht mehr besserungsfähiger Befund erreicht ist. Üblich ist zunächst die Indikation (ist diese Therapie hier angebracht ?) mittels Angiographie zu überprüfen und dann in 4-wöchigem Abstand 3x zu spritzen und anschließend das Ergebnis mit dem OCT zu überprüfen, ob eine weitere Dreierserie notwendig ist. Insgesamt muß man in den meisten Fällen mit einer sehr geringen Steigerung oder eher einer Stabilisierung des Befundes zufrieden sein. Ein fehlender Sehanstieg wird zwar vom Patienten als Mißerfolg empfunden, ein fehlender weiterer Abfall ist aber durchaus auch schon ein Erfolg. Ein volles Sehvermögen wird in der Regel nicht mehr erreicht aber für den Erhalt der Sehkraft ist der Aufwand sinnvoll. Immerhin wäre die Gabe ja 1 bis 3-monatlich und zu einer Nierenwäsche (Dialyse) im Vergleich z.B. muss man mehrmals die Woche, um zu überleben. Trotzdem muß der Patient nach längerer Gabe manchmal motiviert werden, denn der Aufwand beim ja meist alten Patienten ist halt schon da. Es muß ja immer in einem sterilen Operationssaal das Medikament in das Auge gespritzt werden und nicht beim Augenarzt um die Ecke. Es ist zwar erstaunlicherweise wenig schmerzhaft aber auf “Begeisterung” stößt man dabei nicht. Nach neueren Statistiken ist seit der Anwendung dieser Medikamente, die Anzahl der Erblindungen durch eine feuchte Makulopathie um die Hälfte zurückgegangen.
Was kann man bei Verlaufskontrollen in OCT-Untersuchungen sehen ?
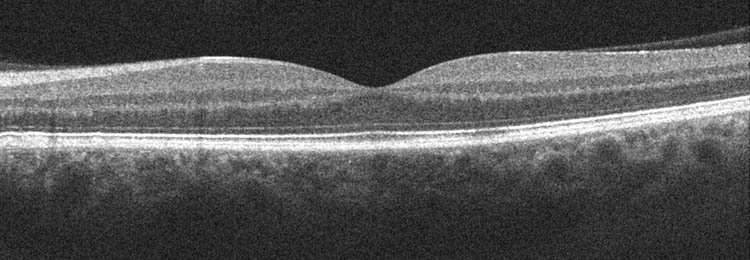
Das OCT-Gerät macht eine Querschnittsbildgebung der Netzhaut. Im Bild hier drunter ist dies bei einem normalen 50-jährigen Auge abgebildet. Oben wäre vorne und unten ist die Schicht unter der Netzhaut, die Aderhaut, angedeutet. Man erkennt die verschiedenen Schichten der Netzhaut und in der Mitte eine “Kuhle”, die der wichtigen Fovea, dem hochleistungsfähigen Mittelpunkt der Makula entspricht.
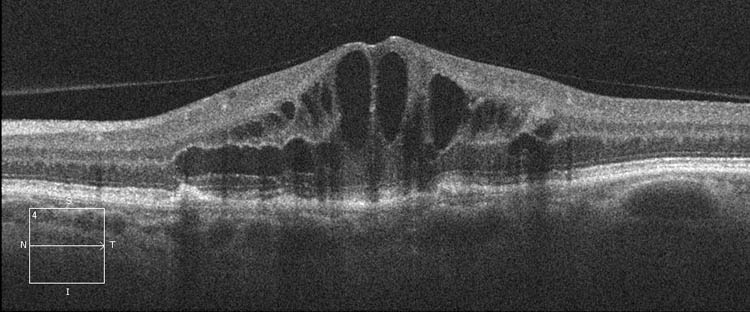
In diesem unteren Bild bei einem gleichaltrigen Patienten sind zahlreiche Hohlräume im Bereich der Fovea entstanden. Hier handelt es sich um Flüssigkeitseinlagerungen, die auf Dauer die Netzhautschichten durch Zerreissen zerstören würden und schon jetzt die normale Funktion der Netzhautmitte verhindern. Das Sehvermögen ist auf 30% abgefallen.
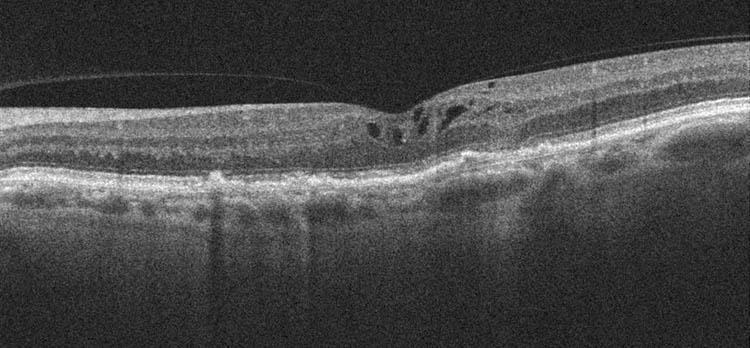
Dieses Bild unten, zeigt den Zustand des gleichen Auges nach 2 Injektionen mit einem VEGF-Hemmer (s. Makulopathie). Es bildet sich wieder eine fast normale Schichtung und Kurvatur aus. Das Sehvermögen ist bereits auf 60% angestiegen. Weitere Injektionen sind notwenig, um diesen Bereich ganz “trocken zu legen”. Alle Schäden sind so zwar nicht mehr zu beheben aber dieser Patient kann wieder lesen.
Wie läuft das bei den anderen Erkrankungen ab ?
Im Prinzip genauso, nur daß hier alternativ auch kleine Depotimplantate in das Auge gespritzt werden können, die dann eine längere Wirkdauer (je nach Medikament 3-6 Monate und eines sogar 3 Jahre) haben, indem sie den jeweiligen Stoff ganz langsam abgeben. Das monatliche Spritzen entfällt dadurch. Der operative Ablauf beim Einspritzen des Implantats ist von Patientenseite betrachtet sehr ähnlich.
Wann muss ich notfallmässig zur Kontrolle gehen ?
Die sehr seltene infektiöse Entzündung des Augeninneren (Endophthalmitis) nach einer Injektion, tritt zwischen einem und sechs Tagen, mit einem Mittelwert von 2,5 Tagen, auf. Es kommt zu starken Schmerzen, einem geröteten Auge und einer deutlichen Verschlechterung des Sehvermögens. Dies ist ein echter Augennotfall und man sollte sofort zu seinem Operateur oder seiner Klinik gehen und diese muss Antibiotika in das Auge spritzen. Es muss aber nicht immer so schlimm sein. Mit ähnlichen aber schwächeren Symptomen gibt es auch eine Entzündung des Augeninneren ohne Bakterien (sterile intraokulare Endophthalmitis). Wahrscheinlich liegen hier Autoimmunprozesse (Das Immunsystem wird angeregt den eigenen Körper anzugreifen) zugrunde. Sie bildet sich ohne Antibiotika zurück und kommt bei manchen Medikamenten häufiger vor.
Wie teuer ist das für das Gesundheitswesen ?
Das Problem bei der intravitrealen Injektion (IVOM) insbesondere bei der häufigen feuchten Makulopathie (AMD) sind die Medikamentenkosten. Je nach Hersteller sind 70 oder aber auch bis zu 1400 Euro pro Spritze fällig. Dies stellt ein finanzielles Problem für unser Gesundheitswesen dar. Im folgenden daher ein paar Zahlen:
-
In den deutschen Augenarztpraxen werden ca. 500.000 Patienten mit feuchter AMD betreut.
-
75% aller IVOMs entfallen auf Patienten mit feuchter AMD
-
In den ersten 4 Jahren benötigen sie im Schnitt 22 IVOMs pro Auge
-
Im fünften bis siebten Jahr sind bei 46% immer noch sechs IVOMs notwendig
-
Bei bis zu 50% erkrankt innerhalb von vier Jahren das zweite Auge
-
Jährlich gibt es 80.000 neue IVOM-Patienten“ und 96.000 neue IVOM-Augen“
-
Es finden 500.000 bis 1 Million IVOM pro Jahr statt
-
Dies entspricht pro Jahr, bei 70 Euro pro Medikament 35-70 Millionen Euro bzw. bei Verwendung des 1400 Euro kostenden Medikaments sogar 700 Millionen bis 1,4 Milliarden Euro allein für die Medikation.
-
Insbesondere bei schwerpunktmäßiger Verwendung des teureren Medikamentes übersteigen damit die Gesamtkosten (Medikament und operativer Eingriff)für die intravitreale Injektionstherapie diefür die 40 Millionen nichtoperativen sonstigen Patientenbehandlungen in den Augenarztpraxen von den Kassen ausgeschütteten 700 Millionen Euro pro Jahr. Das ist auf Dauer nicht finanzierbar.
Weitere Information im Internet:
http://ratgeber-makula.de/ (kommerzielle Seite zu den meisten Erkrankungen, bei denen die intravitreale Injektion angewendet wird und wie und wann dies dann erfolgtl
Stand 17.07.2024
