Spezialdiagnostik in der Augenheilkunde:
Die Industrie “scheut keine Kosten und Mühe” um uns immer wieder wunderbare neue Geräte für Diagnostik und Therapie zur Verfügung zu stellen. Die Verwendbarkeit aller Geräte bei jedem Augenarzt und jedem Patienten scheitert leider an den finanziellen Möglichkeiten des Gesundheitssystems (vergl. auch IGEL-Leistungen). Es ist auch sicher nicht notwendig jedes Spezialgerät für die wenigen Fälle, für die man es braucht, überall zur Verfügung zu halten. Da macht es dann schon Sinn, den Patienten in ein entsprechendes Zentrum bzw. eine spezialisierte Praxis oder eine Universitätsklinik zu schicken. Im folgenden gehe ich daher auch nur auf einige Geräte und ihren Anwendungsbereich ein, die sinnvoll sind und auch häufiger genutzt werden. Es handelt sich dabei um das OCT, das GDxVCC, das HRT, die Messung der Hornhautdicke und die Hornhauttopographie. Diese Aufzählung ist natürlich hinsichtlich notwendiger Geräte nicht vollständig, da für spezielle Fragestellungen noch diverse andere Geräte existieren.
Das OCT:
Der Augenarzt kann die Dicke der mehrschichtigen Netzhaut im hinteren Augenabschnitt mit den herkömmlichen Verfahren (z.B. Ultraschall) nicht genau messen. Durch die Optische Kohärenztomographie (OCT)-Technik ist dies aber heutzutage in einer kurzen Untersuchungszeit völlig unschädlich und ohne Berührung des Auges möglich.
Dabei wird die Spiegelung von Licht spezieller Zusammensetzung durch bestimmte Strukturen des Auges benutzt, um einen senkrechten Schnitt zu errechnen. Ein bißchen wie eine Computertomographie, bloß mit Licht statt Röntgenstrahlen. Es gelingt eine exakte Darstellung der verschiedenen Schichten der Netzhaut (siehe eigene Seite zum OCT) und damit eröffnet sich eine neue Dimension der Diagnostik und Verlaufskontrolle vor allem bei verschiedenen Netzhauterkrankungen. Neuere Geräte sind sogar in der Lage dreidimensionale Bilder zu erstellen (Bild unten), die die Orientierung und Lokalisation von Netzhautveränderungen erleichtern. Die häufigsten schwerwiegenden Erkrankungen des Augenhintergrundes gehen mit einer Dickenveränderung, Verlaufsveränderung oder Flüssigkeitseinlagerung in der mehrschichtigen Netzhaut einher. Diese Erkrankungen möglichst genau festzustellen und zu verfolgen, ist die Aufgabe moderner apparativer Diagnostik in der Augenheilkunde.
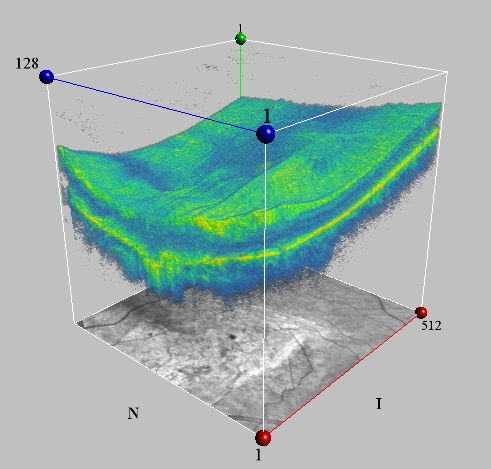
Für die Diagnostik folgender Augenerkrankungen kann die OCT-Technik hilfreich sein:
Makuladegeneration:
Bei der feuchten altersbedingten Makuladegeneration (AMD) kommt es zu einer Dickenzunahme, die sehr genau mit der OCT gemessen werden kann. Man sieht genau, in welcher Schicht diese Dickenzunahme der Flüssigkeitseinlagerung erfolgt und welche Teile der Netzhaut schon vernarbt oder zerstört (atrophisch) sind. Diese Information ist in bestimmten Stadien der feuchten AMD hilfreich als ergänzende Information zu den anderen erhobenen Befunden. In der Nachbetreuung der Behandlung der Makulopathie durch intravitreale Injektionen (s.a. Behandlung der Makulopathie) ist sie zur Entscheidungsfindung, ob erneut gespritzt werden muß, unverzichtbar geworden und kann dann häufig die gefährlichere Angiographie ersetzen. Sie zeigt sozusagen ob die “feuchte” Makulopathie wieder “trocken” ist und zunächst keine weitere Behandlung notwendig ist.
Diabetische Retinopathie:
Bei dieser Erkrankung kann es neben einer Durchblutungsstörung zu einer Flüssigkeitseinlagerung in die Netzhaut kommen. Betrifft dies die Mitte der Netzhaut, spricht man von Makulaödem. Eine sehr genaue, nicht invasive Methode, die Menge der Flüssigkeit und die genaue Lokalisation zu messen, ist die OCT. Dies kann hilfreich sein vor bestimmten Augenoperationen und zur Kontrolle nach dem Eingriff. Zur Erstdiagnostik ist jedoch die Angiographie unersetzlich.
Andere Netzhauterkrankungen:
Bei anderen Erkrankungen der Netzhautmitte (z.B. Makulaforamen oder Zellophanmakulopathie) kann die OCT wichtige Informationen darüber liefern, ob ein operativer Eingriff angezeigt ist.
Glaukom (Grüner Star):
Hierbei kommt es zu einem langsamen Absterben der Nervenfasern in der Netzhaut. Dieses ist für den Betroffenen erst in einem fortgeschrittenen Stadium spürbar, da das zentrale Sehen (Farben erkennen, Lesen) lange nicht beteiligt ist. Die Messung einer Abnahme der Nervenfaserdicke im Bereich des Sehnervenkopfes und der Tiefe der Aushöhlung des Sehnerven durch Absterben von Nervenfasern (siehe älteres OCT-Bild unten), ist nicht nur zur frühen Diagnosestellung (bis zu 6 Jahre vor dem Auftreten von Gesichsfeldausfällen) hilfreich, sondern ideal zur Verlaufsbeobachtung des Grünen Stars durch Vergleich der Messungen ob durch die Therapie eine Stabilisierung gelungen ist oder eine weitere Verschlechterung des Glaukoms vorliegt.
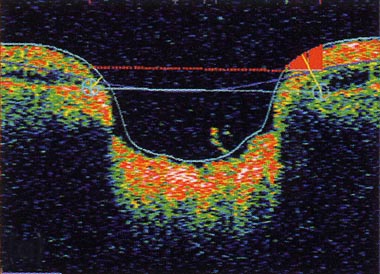
Das hohe Auflösungsvermögen dieser Untersuchungstechnik machen die OCT für viele Erkrankungen der Netzhaut und des Sehnervs zu einer wichtigen diagnostischen Methode. Bei den häufigsten Ursachen für die Verschlechterung der Sehfähigkeit ist hiermit eine nicht invasive (invasiv heißt in den Körper hineingehen z.B. durch Injektionen), exakte Diagnostik und Verlaufskontrolle erleichtert. Ähnliche Ergebnisse im Rahmen der Früherkennung sind mit dem GDx möglich, dass in den letzten Jahren jedoch immer mehr in den Hintergrund gerät. Das HRT eignet sich eher zu exakten Verlaufskontrolle bei bereits erkanntem Grünen Star (näheres s.u.).
Näheres zum OCT siehe unter OCT.
Neuere Glaukomdiagnostik:
In der Früherkennung des Grünen Stars (des Glaukoms) gab es bis vor einigen Jahren nur die Möglichkeit den Sehnerv mit der Lupe bei der Netzhautuntersuchung zu beurteilen, das Gesichtsfeld zu untersuchen und den Druck zu messen. Traten hier Auffälligkeiten auf, waren bereits bis zu 50 % der Nervenfasern geschädigt. Die Suche nach Früherkennung von glaukombedingten Gewebsschäden im Auge führte unter anderem zum derzeit eingesetzten GDxVCC, einem Gerät mit dem beschädigte Nervenfasern mittels der sogenannten Nervenfaserpolarimetrie erkannt werden können und dem HRT, einem Gerät, daß den Sehnervenkopf vermißt und kleinste Veränderungen im Verlauf feststellt. Inzwischen sind auch die neueren Versionen des OCT in der Lage die Nervenfaserschichten und ihre möglichen Schäden genau zu vermessen. Wenngleich mit diesen Geräten eine deutlich frühere und sicherere Erkennung des grünen Stars möglich ist, sind auch sie noch keine Garantie für eine sichere und frühere Diagnose. Es gibt Ausnahmefälle, in denen der Arzt alle weiteren Befunde zur Diagnose heranziehen muß um eine klare Aussage treffen zu können. Eine Diagnose auf Knopfdruck ist also nach wie vor nicht möglich.
Weiterhin sind diese Geräte ein weiteres Beispiel für die derzeitige Tendenz Maschinen zu konstruieren, die “untersucherunabhängig” sind, sprich das Gerät dokumentiert scheinbar “objektiv” den Befund, unabhängig vom Ausbildungsstand und Erfahrungshorizont des Untersuchers. Der Glaube “Knopfdruckdiagnostik” zu bekommen, wird allerdings durch die nach wie vor möglichen Irrtümer der Geräte erschüttert. Auch die vielgerühmte Künstliche Intelligenz in manchen Bildauswertegeräten zur Netzhautkontrolle muss nach wie vor kritisch gesehen werden. Dies ist jedoch kein Argument gegen diese Geräte, die gerade in der Verlaufskontrolle und Früherkennung von Sehnervenschäden und Netzhautveränderungen sehr gute Dienste leisten und den Untersucher unterstützen können. Einstweilen geht noch nichts über einen erfahrenen Untersucher, der unter Berücksichtigung aller Befunde zu einer Diagnose kommt und dem Patienten mit Rat und Tat zur Seite steht ob und welche Therapie angebracht ist. Ein weiteres Problem, ist der Preis dieser Geräte, deren Anwendung von den gesetzlichen Krankenkassen in den meisten Fällen nicht bezahlt wird, so das entsprechende Untersuchungen aus der eigenen Tasche beglichen werden müssen (vergl. IGEL-Leistungen).
Die Vermessung der Hornhautdicke (Pachymetrie):
Die Hornhautdickenmessung ist vor bestimmten Hornhauteingriffen (LASIK) notwendig. Weiterhin hat sie Bedeutung gewonnen in der Messung des Augeninnendrucks. Bei Patienten mit ungewöhnlicher Hornhautdicke muß nämlich der mittels Applanationstonometer gemessene Augeninnendruckwert korrigiert werden, um einen Grünen Star ausschließen zu könne. Etwas weniger fehleranfällig bei ungewöhnlichen Hornhautdicken ist die Dynamische Konturtonometrie. Ein anderes Meßverfahren für den Augendruck.
Hornhauttopographie:
Hier wird hochpräzise die Brechungseigenschaft und die vordere Wölbung der Hornhaut in ihrer gesamten Fläche gemessen und optisch dargestellt. Sozusagen eine "Landkarte" der Hornhautoberfläche. Die verschiedenen Farben im Diagramm (s. Bild unten) stellen dann eine verschiedene Brechkraft dar. Normalerweise nimmt sie von den Seiten gleichmässig und rund zu. Im unteren Beispiel liegt eine gleichmäßige Hornhautverkrümmng vor, d.h. die Brechkraft ist in einer Achse stärker. Vor operativen Eingriffen an der Hornhaut zur Korrektur von Fehlsichtigkeiten aber auch zur Abklärung von unklaren Sehfehlern (irregulärer Astigmatismus, Keratokonus) ist diese Untersuchung notwendig.
Hornhaut Tomographie:
Die Hornhaut-Tomographie bietet zusätzlich zur Topographie Informationen über die Hornhautrückfläche und Hornhautdicke (Pachymetrie). Dies ermöglicht eine genauere Analyse und Verlaufskontrolle bei Keratokonus bzw. Keratokonusverdachtsfällen.
(Stand 05.04.2026)
